«Лікар і все, що стосується медицини, — близьке до того, що стосується священника і таїнства сповіді»
За допомогою лікарки-анестезіологині розвінчуємо міфи про наркоз
/wz.lviv.ua/images/interview/_cover/494410/likar.jpg)
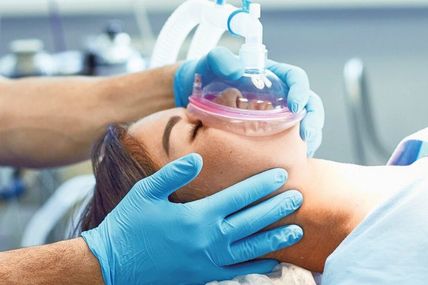
Хтось за життя мав одну анестезію, яку запам’ятав, здавалося б, на все життя, а хтось пережив у зв’язку з особливими станами чи захворюваннями багато анестезій, і жодної з них не пам’ятає.
Кожне втручання — операція, наркоз — це додатковий стрес для організму. Позбутися цього стресу значно складніше, ніж безпосереднього впливу медикаментів. Звідси, напевно, і виникають міфи, що наркоз забирає життя. Скільком же анестезіям можна піддавати людський організм?
На це запитання відповідає лікарка-анестезіологиня вищої категорії, заступниця директора з анестезіологічної роботи Першого медичного об’єднання Львова, професорка Львівського національного медичного університету Наталія Матолінець. Фахівчиня розвінчує низку міфів, які склалися у наших людей про анестезіологічне забезпечення.
— Наталіє Василівно, розкажіть, як наркоз впливає на різні вікові групи пацієнтів. Насамперед про те, як проводять наркоз новонародженим і чи може дитина не вийти з наркозу?
— Зауважу, що засади проведення наркозу однакові як для новонароджених дітей, так і для дорослих пацієнтів. Передусім лікар орієнтується на безпеку для пацієнта, добір препаратів у дозах, що будуть якнайменш шкідливими для хворого. Для наркозу новонародженим основним є контроль прохідності дихальних шляхів, тобто щоб дитинка, яка спить у наркозі, 100-відсотково могла спокійно дихати і забезпечувати киснем свої органи.
Як відомо, кількість препарату для наркозу ми розраховуємо за відношенням мінімальної концентрації на кілограм ваги пацієнта. Отже, якщо це новонароджена дитина, маса тіла якої маленька — 700−800 г, 1 кг, 2 кг, 3 кг, то тут кожен грам має значення. Перед наркозом ми зважуємо дитинку і вираховуємо допустиму для неї безпечну дозу препаратів.
Чи може дитинка не вийти з наркозу? Це міф, який потрібно розвінчувати. Мова не лише про дітей, а й про дорослих. Часто люди розповідають, що, мовляв, хворий після наркозу не прокинувся або виникли якісь ускладнення. Насправді такого немає, тому що доза офіційно дозволених і рекомендованих для наркозів препаратів — оптимальна. Вона дає зворотний ефект після закінчення дії препарату.
Наприклад, якщо ми використали препарат, який діє 20 хв і допустимий у дозі 2−3 мг на кг (на 60-кілограмову пацієнтку — близько 120 мг), то через 15 хв доза цього препарату з крові вимивається. Отож такого, щоб пацієнт не прокинувся або не вийшов із наркозу, не буває.
Інше питання — трапляються ускладнення, пов’язані або із ходом операції, або безпосередньо з анестезіологічним забезпеченням, або трапились з пацієнтом ще до того, як він потрапив в операційну і на наркоз. Для прикладу, це може бути пацієнт із декомпенсованим діабетом на інсуліні, або пацієнт, який нещодавно переніс інфаркт чи інсульт, а зараз йому потрібно зробити операцію. Звичайно, що стан його до операції — це вже важкий ризик для життя. У такому стані проводити будь-яку операцію, анестезіологічне забезпечення — досить складно, небезпечно.
Також може дати ускладнення алергічна реакція на препарат. Але якщо правильно підібрані препарат і доза, то немає жодних ризиків не прокинутися після наркозу. Наразі серед тих препаратів, які розробляють, які дозволяють товариства безпеки, зокрема і в Україні, які отримують ліцензію на застосування і які перевіряють на якість, найбільше саме таких, які мають коротку дію і широкий профіль терапевтичної дії. Тобто їх можна застосовувати в різних дозах, і вони не є небезпечними.
Окрім того, хочу наголосити, що нині вся світова медицина, зокрема анестезіологія, переходить на препарати, які діють дуже коротко і потребують або постійного введення на т. зв. шприцових дозаторах, які постійно підтримують цю дозу, або введення через кожні 7, 10, 15 хв для того, щоб оновити дозу. Це регулює безпеку наркозу і виходу з нього.
— Ще запитання із категорії «наркоз і діти» — чи впливає анестезія на організм дитини з ДЦП?
— Дитина з ДЦП — такий же пацієнт, як і інші. Для них немає іншої дії препаратів для наркозу. Але таким дітям значно складніше технічно забезпечити життєво необхідні функції, тобто повноцінне дихання і газообмін у легенях і повноцінне розміщення на операційному столі.
Тож якщо потрібна ургентна чи планова операція, під анестезіологічним забезпеченням, то я б наполягала на тому, щоб таку дитину оглядав і вів максимально кваліфікований анестезіолог. Він перед операцією підбере шлях і метод, який забезпечить кращу прохідність дихальних шляхів, найкращий спосіб і коректну дозу медикаментів.
— А чи є особливості застосування анестезії для літніх пацієнтів?
— Анестезіологічне забезпечення пацієнтів літнього віку провести непросто. Це пов’язано з віковими особливостями, зокрема з функціонуванням нервової системи. Часто такі пацієнти вже мають ознаки деменції, енцефалопатії, забудькуватості чи дезорієнтації. Є додаткові труднощі як у проведенні наркозу, так і в післяопераційному періоді.
Основне правило — підібрати такий препарат для наркозу, який має найменш виражену побічну дію психомоторного збудження, який дає заспокійливий ефект. Окрім того, потрібно підібрати індивідуальну дозу, щоб пацієнт довго не перебував у медикаментозному сні. Для пацієнтів літнього віку необхідні максимально швидка активізація, відновлення, оскільки у них і так сповільнені процеси обміну.
Тож, по-перше, ми підбираємо седативні препарати, які мають мінімальний вплив на мозкову діяльність, тобто діють недовго. Це завжди менші дози, ніж для пацієнтів дорослого, але молодшого віку. А по-друге, — це максимально швидка активізація таких пацієнтів у післяопераційному періоді.
Важким буде вихід із наркозу для пацієнта літнього віку, який має сформований неврологічний дефіцит, наприклад, хворобу Альцгеймера, хворобу Паркінсона чи т. зв. старечу деменцію. Такі пацієнти мають бути під максимально тривалим спостереженням лікаря-анестезіолога, часто в палаті інтенсивної терапії або відділенні реанімації на стовідсотковому 24-годинному моніторингу всіх основних функцій. Бо навіть маленька доза препарату може призвести до того, що пацієнт літнього віку перестає дихати або глибоко засинає.
— А наскільки безпечна епідуральна анестезія?
— Ця тема — моя улюблена, оскільки я — одна з тих лікарів, які активно впроваджують регіонарну анестезію як у Львові, так і в Україні. Понад 10 років я займалася на кафедрі, проводячи курси тематичного вдосконалення регіонарної анестезії. Ми з колегами запроваджували її ще з 2003−2004 рр., після мого стажування в пологовому стаціонарі Ягеллонського університету. Звідти ми привезли повноцінну методику знеболення під час пологів саме завдяки епідуральній анестезії. Тішуся, що зараз напрям регіонарної анестезії набуває популярності.
Тому раджу, якщо є можливість, вибирати саме цей метод, бо будь-який вид регіонарної анестезії значно безпечніший і комфортніший для пацієнта порівняно з загальним видом анестезії.
Він контрольований, безпечний, не створює додаткового навантаження на серцево-легеневу систему та церебральні функції, бо діє на обмеженій ділянці тіла, не всмоктується в загальне русло крові і не розноситься по всьому організму. Його ввели, він подіяв у певному місці, і коли закінчилася його дія, пацієнт відновлюється значно швидше і має значно менше проблем у післяопераційному періоді.
Хочу наголосити, що епідуральна анестезія цілком безпечна за умови технічно правильної та якісно виконаної самої процедури. Техніка залежить безпосередньо від професіоналізму лікаря.
— Бувають випадки, коли у пацієнта на операційному столі виникає алергія на препарат. Що тоді робить анестезіолог?
— Рятує життя. Прямим функціональним обов’язком лікаря-анестезіолога є проведення серцево-легеневої реанімації та лікування критичних станів, які створюють пряму загрозу життю.
Якщо алергічна реакція викликає набряк дихальних шляхів, і пацієнту стає важко дихати, то наше завдання — забезпечити прохідність дихальних шляхів, ввести препарати, які зменшать набряк, і дати кисень пацієнту.
Якщо алергія пов’язана з тим, що у пацієнта різко впав тиск, розширилися судини, він весь почервонів, і у нього погіршився кровообіг, тоді показані певні препарати, які мають судинозвужувальний ефект, щоб підтримати тиск, і антигістамінний т. зв. протиалергічний ефект.
У разі важкої алергічної реакції вибором є внутрішньом’язове введення адреналіну. Це основний препарат, який рятує життя в разі анафілаксії чи алергічної реакції негайного типу.
— Деякі люди бояться, що під час загальної анестезії вони будуть нести нісенітниці, чим викличуть сміх операційної бригади чи, ще гірше, можуть розповісти якусь таємницю. Який етичний бік цього питання?
— Відповідь закладена у самому запитанні. Є етичні правила, норми як поведінки між лікарями, так і пацієнтом та лікарем, усією медичною бригадою. Вони визначають обов’язкову таємницю особистої інформації пацієнта. Тому все, що відбувається в операційній, не має права бути розголошеним будь-де і будь-як. Кожен із медиків знає, що особисту інформацію пацієнта категорично не можна розголошувати.
Кожен із нас розуміє, що лікар і все, що стосується медицини, — близьке до того, що стосується священника і таїнства сповіді. Доволі часто ми стикаємося з такими речами, про які не можна, не варто і небажано знати нікому, навіть рідним пацієнта, якщо пацієнт на це не дає добра.
Лише з дозволу пацієнта ми можемо щось розголошувати. Отож цього не треба боятися. Насправді це зовсім не варте уваги, коли йдеться про необхідність операції чи наркозу.
— Часто можна почути таке: «Наркоз віднімає 5 років життя у людини, діє на серце, від нього погіршується пам’ять». Чи є в анестезії ліміт щодо частоти?
— Як відомо, не існує препаратів, медикаментів, ліків, які не мали б тих чи інших побічних ефектів, були б стовідсотково безпечними. Люди, читаючи інструкцію до будь-якого препарату, завжди бачать спосіб, дози для застосування, а також можливі побічні дії і протипоказання. Зараз медицина розвивається настільки швидко, що ми в змозі забезпечити такими препаратами анестезії, які дають найменші ризики.
Тому велике значення має особиста відповідальність пацієнта — робити те, що призначає лікар. Не меншу роль відіграє й професіоналізм того лікаря, якого пацієнт обрав для надання медичної допомоги.
Якщо пацієнт довіряє лікарю і слухає його, виконуючи розпорядження, то лікар постарається знизити рівень стресу, підбере заспокійливі препарати або організує психологічну підтримку, щоб зменшити цей стресовий вплив. Потім, уже виконуючи свій професійний обов’язок, проведе наркоз і пробудить хворого після наркозу, огляне в післяопераційному періоді. Такий супровід довіри лікаря і пацієнта значно зменшить усілякі ризики.
Записала Ірина-Марія Лис.


/wz.lviv.ua/images/pr/500801/dz.jpg)
/wz.lviv.ua/images/users/825/logo192.png)
/wz.lviv.ua/images/articles/_cover/506005/anesteziya.jpg)
/wz.lviv.ua/images/articles/_cover/505588/viktor-pashnyk.jpg)
/wz.lviv.ua/images/articles/_cover/505149/viktor-pashnyk.jpg)
/wz.lviv.ua/images/news/_cover/531556/red17bold17news17youtube17thumbnail.png)
/wz.lviv.ua/images/articles/_cover/531505/volonter.jpg)
/wz.lviv.ua/images/news/_cover/531508/den-lvova.jpg)
/wz.lviv.ua/images/articles/_cover/531538/kevin-trump.gif)
/wz.lviv.ua/images/news/_cover/531487/image-2025-04-22-090003.jpg)
/wz.lviv.ua/images/articles/_cover/531281/mytnytsia.jpg)
/wz.lviv.ua/images/news/_cover/531229/5474556523586907238.jpg)
/wz.lviv.ua/images/news/_cover/531334/attheiobe0n9comn7niwiijddq5rv1ggza6ukjpplwwrge.jpeg)
/wz.lviv.ua/images/articles/_cover/531155/koshyk.jpg)
/wz.lviv.ua/images/news/_cover/531472/img4964.jpeg)